Amniocentèse, seulement quand ils sont indispensables

“Obtenir le plus d’informations possible, avec la plus grande fiabilité, en minimisant le risque pour la mère et le fœtus”. C'est l'objectif, selon Aloña Elorza, gynécologue de l'hôpital de Zumarraga, des tests de dépistage qui sont actuellement effectués aux femmes enceintes. On y détecte des grossesses à risque d'altération chromosomique et on recommande à la mère la réalisation d'amniocentèse, ou biopsie du placenta, pour vérifier s'il y a altération.
Le programme de dépistage actuellement en vigueur à Osakidetza a été lancé en 2010 et le nombre d’amniocentèse pratiquée jusqu’alors a diminué de 76,6%: Avant le dépistage, 19 443 amniocentèse par an étaient produites contre 4 549 en 2010. Actuellement, une moyenne de 1.000 amniocentèse sont effectuées à Osakidetza. De son côté, en 2012, le Service Navarrais de la Santé a révélé que chaque année environ 800 amniocentèse sont effectuées, puisque dans 75% des cas la mère a plus de 35 ans et dans 22% des cas une anomalie a été détectée dans le test de dépistage.
« Lorsqu’ils découvrent que leur enfant a une anomalie chromosomique, environ 95 % des femmes ou des couples décident d’interrompre leur grossesse. C’est une décision très dure et personnelle », a souligné Isabel Portillo, responsable du programme de détection des anomalies prénatales d’Osakidetza. Étant donné que la possibilité d'interrompre les grossesses est légalement autorisée jusqu'à la 22e semaine de la grossesse, dans les cas où le fœtus présente une malformation, les experts considèrent très important que la détection soit le plus tôt possible.
L'altération chromosomique la plus fréquente est celle qui produit le syndrome de Down, c'est-à-dire la trisomie du chromosome 21: 70 sur 20 000 enfants nés dans l'année souffrent en moyenne dans la CAPV, selon Portillo. A côté du syndrome de Down, les anomalies chromosomiques les plus fréquentes sont le syndrome d'Edwards (trisomie du chromosome 18) et le syndrome de Patau (du chromosome 13). 90% des enfants atteints de chromosomopathie ont une des trois.
Âge, échographie et analyses de sang
La plupart des femmes enceintes effectuent le test de dépistage dans le système sanitaire public, explique Portillo : “moins de 1% refuse”. Le test se concentre sur trois paramètres: l'âge de la mère, certaines mesures d'échographie du premier trimestre et deux hormones sécrétées par le placenta dans le sang maternel.
En augmentant l'âge de la mère et augmenter le risque de souffrir du syndrome de Down, ce fut le premier critère qui a été pris en compte pour recommander l'amniocentèse. Cependant, il ne suffit pas parce que seulement 30% des grossesses diagnostiquées du syndrome de Down correspondent à des femmes de plus de 35 ans.
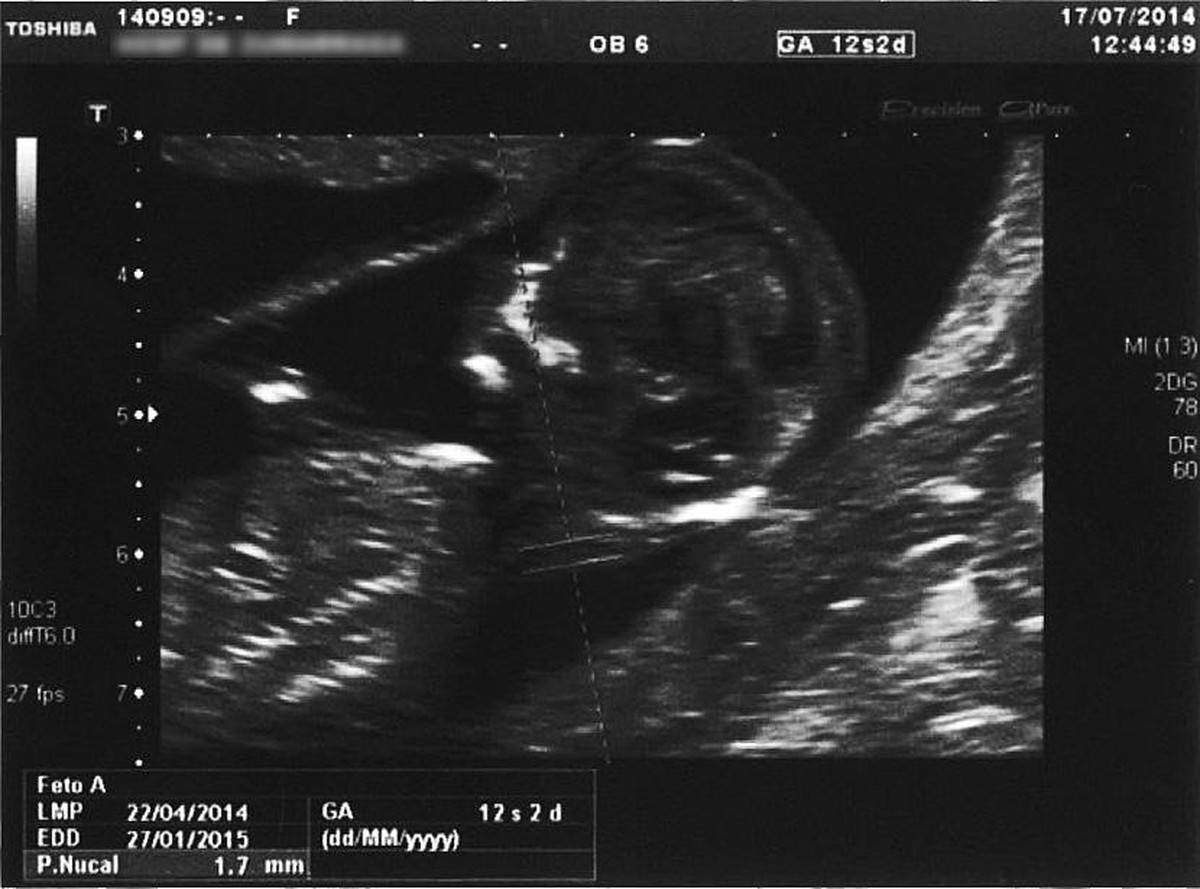
Dans l'échographie du premier trimestre de la grossesse est donnée une importance particulière à l'épaisseur du pli de nuque du fœtus. Cette épaisseur dépend de la quantité de liquides accumulés à l'arrière du cou du fœtus. Pour la première fois en 1985, il a été décrit que les enfants d'une certaine épaisseur présentent des altérations chromosomiques. Ce lien a été ratifié dans les années 1990 et il a été démontré qu'il était possible de le détecter également au premier trimestre, puisque les précédents ont décrit la corrélation dans les paramètres échographiques du deuxième trimestre.
Dans l'analyse sanguine effectuée aux femmes enceintes au premier trimestre, de leur côté, deux hormones sont observées qui sécrète le placenta pour compléter le test de dépistage. Ils apparaissent toujours chez les femmes enceintes, mais il est prouvé que s'il ya une altération chromosomique apparaissent dans le sang maternel à des niveaux anormaux. L'une d'elles est la bêta-gonadotrophine («-hCG») de la corion humaine, qui apparaît généralement à des niveaux supérieurs aux niveaux habituels lorsqu'il existe une chromosomopathie. L'autre, la protéine plasmatique A (PAPP-A) liée à la grossesse, apparaît généralement dans une moindre mesure lorsque l'enfant présente un problème de ce type dans le sang.
Ces trois tests, réalisés séparément, ont peu de fiabilité pour déterminer si le fœtus présente un problème chromosomique. La combinaison des trois permet de déterminer avec une fiabilité de 90%. La certitude n'est pas totale, mais de temps en temps ils donnent de faux positifs et de faux négatifs. Dans les données présentées par Portillo, on constate, par exemple, qu'en un an, après le dépistage de 35.902 grossesses, ils ont eu 205 faux positifs et 28 faux négatifs.
Dans les cas où le risque est positif, les médecins recommandent la réalisation d'amniocentèse, à travers laquelle il est éclairci. Dans les cas où il est négatif, cependant, il n'est pas recommandé et dans ces cas, les chances de naissance sont plus élevés pour les enfants ayant des problèmes chromosomiques. Cependant, « dans l'échographie du deuxième trimestre, 70 % des enfants sont détectés, car ils ont souvent des problèmes liés à la chromosomopathie ; dans le cas du syndrome de Down, par exemple, ils présentent souvent des problèmes cardiaques, dont beaucoup sont perçus dans l'échographie », explique Portillo. Le reste est la conséquence des limitations du test lui-même, “heureusement, ils sont peu”, a-t-il ajouté.
Recherche de l'ADN du fœtus dans le sang de la mère
Ces derniers mois et années, des tests et des tests ont été lancés pour évaluer le risque de problèmes chromosomiques. Ils travaillent directement avec l'ADN du fœtus, donc ils ne tiennent pas compte des facteurs qui augmentent le risque de souffrir du syndrome de Down, comme l'âge de la mère.
Ces techniques sont dirigées vers le sang de la mère pour obtenir l'ADN du fœtus. Les restes de cellules mortes et détruites du fœtus dans la chaux, y compris l'ADN, atteignent le sang de la mère. Ces techniques sont basées sur l'élaboration de fragments d'ADN à partir des chromosomes objet d'étude (dans ce cas 21. Ils étudient quelques séquences spécifiques des chromosomes 18 et 13 et mesurent le nombre de ces séquences. Il est ensuite comparé à la quantité moyenne qui se trouve généralement dans les échantillons sans trisomie et on sait si la quantité d'ADN associée à un chromosome est excessive ou non. Le résultat affirmatif serait un risque de trisomie.
Aujourd'hui, seuls des tests de ce type sont proposés dans le système sanitaire privé. Ils offrent une fiabilité de 99% et peuvent être effectuées à partir de la semaine 10 de la grossesse, car l'ADN suffisant du fœtus est déjà libre dans le sang maternel. Le gynécologue de la clinique Javier Rodriguez Zuatzu apprécie “très positivement” ce type de tests, en particulier “pour sa fiabilité et pour ne supposer aucun risque pour la mère ou pour le fœtus. Grâce à eux, nous avons évité la réalisation de nombreuses amniocentèse. Nous vous proposons de faire le test une fois l'échographie du premier trimestre réalisée. C'est une échographie très importante, et si nous voyons qu'il peut y avoir des problèmes dans l'épaisseur du pli de la nuque, au lieu d'effectuer le test de criblage, nous vous recommandons d'effectuer l'amniocentèse directement, car dans ces cas il vaut la peine de risquer. Et c’est que les nouveaux tests de dépistage sont chers, d’environ 700 euros”.
Selon Portillo, « ce sont d’autres tests de dépistage. Ils sont très nouveaux et vont certainement évoluer. Cependant, en ce moment, les agences d’évaluation font l’objet d’études et ne les recommandent pas pour le moment comme programme général de dépistage». Cependant, les deux professionnels croient que l'avenir des techniques de dépistage suivra cette voie. « Pour le moment, nous devons être prudents et attendre. Mais ils avancent beaucoup et ont un grand avenir », a souligné Portillo.
En parlant de l'évolution possible de ces techniques, certaines sources le présentent également comme une alternative à l'amniocentèse. Selon Rodríguez lui-même, «pendant quelques années, il est possible que l’on puisse extraire toute la carte chromosomique du fœtus». Pour sa part, le responsable du Programme de détection des anomalies prénatales d’Osakidetza a repris la prudence devant: « Il est très important de ne pas confondre la citoyenneté. Ces nouvelles sont également des techniques de dépistage et je ne pense pas qu'ils deviennent des techniques diagnostiques. Dans le sang de la mère, il y a l’ADN du bébé, mais divisé, et nous ne savons pas s’il y a tout l’ADN.»
D'autre part, il a défendu la preuve de dépistage qui est actuellement réalisée dans le système sanitaire public: « Le test actuel est le même que celui utilisé dans tous les pays et nous devons attendre que la recherche avance pour changer ce test. Nous ne pouvons pas sauter d'un côté à l'autre sans savoir que son efficacité a suffisamment de preuves scientifiques, a un coût raisonnable et apporte toutes les informations dont nous avons besoin ou que nous voulons ».
REMARQUE (17/02/2015): "Dogme de perte fœtale de 1%, décadence", analyse du risque de perte fœtale par diagnostic innadateur prénatal, de la main de Maria Eugenia Querejeta de Policlinica Gipuzkoa, avec des données actualisées.
Buletina
Bidali zure helbide elektronikoa eta jaso asteroko buletina zure sarrera-ontzian
Bizitza
Uzta teknologikoa
Teknologia
Laborategia sukaldean
Teknologia
Agrovoltaikoa: eguzki-plakak soroan
Teknologia