Novela de Fisiología o Medicina para los que descubrieron el papilomabirus humano y el sida
Papilomabirus humano, causante del cáncer de útero
Harald zur Hausen trabaja en el Centro de Cáncer de Alemania y, en la década de 1970, se opuso a la idea central de la medicina de la época, proponiendo que el cáncer de cuello de útero era causado por un virus. Sin embargo, no era el único que pensaba que en la génesis de este cáncer podían participar los virus, ya que otros también lo consideraban, pero creían que era un virus herpes.
Papiloma humano virus mediante microscopio electrónico.
Foto: Instituto de Salud de Estados Unidos
Harald zur Hausen también comenzó a investigar con esta hipótesis. Sin embargo, en las células cancerosas del cuello del útero no encontraba virus herpes y propuso otro virus, el papiloma humano. Pensaba que si este virus infectaba las células y las convertía en células cancerosas encontraría en el ADN de las células cancerosas el genoma del virus. Así, pasó unos diez años buscando el genoma del virus en las células cancerosas.
No fue una tarea fácil, ya que sólo una parte del genoma del papilomavirus humano se integra en el ADN celular, no totalmente. Sin embargo, consiguió identificarse y se dio cuenta de que había varios tipos: unos producen cáncer y otros no. Diferenció entre unos y otros y demostró qué les da a los primeros la capacidad de causar cáncer.
Gracias al trabajo realizado por Harald zur Hausen, se ha avanzado mucho en la detección y prevención del cáncer de cuello de útero. Por ejemplo, en la actualidad ya existen vacunas que protegen de los dos tipos más malignos (genotipos 16 y 18), aunque no se ponen de acuerdo sobre la conveniencia o no de realizar vacunaciones, ya que desconocen la extensión de la inmunidad y temen que aumenten los cánceres generados por otros tipos.
VIH, causante del SIDA
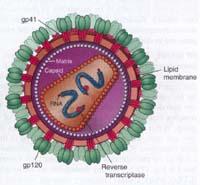
Estructura del VIH.
Imagen: Fundación Nobel
En 1981 se describe una nueva enfermedad en California y Nueva York. Le llamaron el sida y pronto se dieron cuenta de que se estaba expandiendo rápidamente. Por diversas características (grupos de pacientes, pérdida de linfocitos, transmisión sanguínea) se sospechaba que el agente debía disponer de un retrovirus, y algunos grupos de investigadores se pusieron en su búsqueda.
En 1983 comenzaron a estudiar los linfocitos extirpados a los enfermos Françoise Barré-Sinoussi y Luc Montaigner, elaboraron culturas y buscaron restos del retrovirus. Los linfocitos cultivados en las culturas vieron una transcriptasa inversa, una enzima que utilizan los retrovirus para reproducirse. Además, demostraron que los linfocitos culturales liberaban partículas de virus que contaminaban linfocitos sanos. Este virus fue aislado y conocido como LAV (linfadenopathy associated virus o virus relacionado con la linfadenopatía). Después se asoció el virus al sida y se le denominó VIH, el virus de la inmunodeficiencia humana.
Gracias al trabajo de los investigadores Françoise Barré-Sinoussi y Luc Montaigner, muchos grupos de investigadores comenzaron a investigar cómo infecta el virus en sí, cómo infecta el organismo, qué respuesta inmunológica provoca y qué se puede hacer para curarlo y prevenirlo. A pesar de los avances logrados en todos estos campos, todavía no existe una vacuna que proteja de la infección, y los investigadores reconocen que aún no conocen la influencia del virus en el sistema inmunológico para conseguir una vacuna eficaz.
El virus ha desarrollado una serie de mecanismos para huir del sistema inmunológico. Entre otras cosas, mediante la glicosilación de la glucoproteína de la capa externa protege a los epítopos de neutralización y las células infectadas quedan definitivamente infectadas, incluso cuando mueren. Además, la máquina reproductora no dispone de mecanismos de corrección de errores, por lo que muta mucho más que cualquier otro virus.
Por el contrario, los tratamientos han mejorado notablemente en los últimos años, con lo que los pacientes que actualmente tienen la posibilidad de recibir un tratamiento adecuado tienen prácticamente la misma esperanza de vida que las personas sanas. Pero el tratamiento no está al alcance de todos los pacientes, ni siquiera las medidas preventivas. Por ello, aunque se ha avanzado mucho, hay mucho que hacer, ya que la prevalencia mundial del SIDA es del 1% y prevén seguir creciendo.
Buletina
Bidali zure helbide elektronikoa eta jaso asteroko buletina zure sarrera-ontzian











