Mando eléctrico paira epilepsia
Antes de enfermidades como o Parkinson ou o Alzheimer de maior prestixio, a epilepsia é a mestura neurológica máis estendida.
Estímase que o número de persoas afectadas é de 50 millóns e que nos países desenvolvidos é do 0,5-1% da poboación. Aínda por riba, o número de pacientes que non responden a calquera tratamento é do 20%. Por outra banda, os medicamentos contra a epilepsia son menos que os dedos da man e a súa eficacia relativa non sempre foi cientificamente explicada.
O reino do silencio
Pero velaquí un sistema capaz de completar as crises epilécticas, incluso as máis travesas. Mediante os pulsos eléctricos que este dispositivo envía regularmente ao cerebro, controla as descargas de corrente causantes das crises, emitidas por diferentes zonas do cerebro. Este auténtico pacemaker cerebral ou marcapasos non é moito máis caro que os tratamentos de epilepsia.
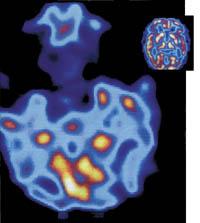
Hoxe en día o silencio sobre a epilepsia débese a que médicos especializados moi escasos, neurólogos epileptólogos, saben pouco sobre a enfermidade. Os factores determinantes da enfermidade poden ser máis de vinte, aparecen con diferentes tipos de crises e aínda que no 70% dos episodios pódese saber cal é a orixe, un lugar como o do cerebro, non se poden explicar as causas.
Que sabe a ciencia sobre a epilepsia? Pouco, por enfermidade de toda a vida e o seu tratamento. Nos menores de 5 anos e menores de 25 anos a enfermidade avanza nun 20% e 59% respectivamente. Mentres un epiléctico pode ter 3 crises anuais sen saber por que, outro pode ter 100 ao día.
A crise, na súa maioría benigna, pode deberse a lesións ou disfuncións nunha zona cerebral (epilepsis local ou focal) ou en ocasións (epilepsia multifocal). Estas zonas son as habituais nas intervencións cirúrxicas, xa que se atopan fóra do seu alcance ou porque a cirurxía podería causar maiores danos en caso de contacto con elas (parálise). Os pequenos trastornos eléctricos das funcións cerebrais normais, as descargas e todo tipo de curtocircuítos accidentais son os que desencadean as crises. A especificidad máis xeral da enfermidade atópase nos seus síntomas e efectos: en crises recorrentes nas que o cerebro perde momentaneamente o control do corpo. Na maioría dos casos, todos os tipos de epilepsia teñen o sinal de que a crise chega: "Aura", un sabor peculiar, una sensación desagradable e una hormigueo.
Lesións cerebrais difíciles de identificar
Até agora isto é todo o que a ciencia sabe sobre a epilepsia. Moi pouco! Empíricamente pódese dicir que hai máis dun tipo de epilepsia. Observando as múltiples formas de crises, síntomas e enfermidade, os epileptólogos comprobaron que hai máis de 20 tipos de crises. Estas crises puxeron de manifesto 4 tipos de epilepsia e 3 causas que descartaron a existencia dunha única epilepsia.
Pero, cales son as causas das crises? Cando a súa orixe é coñecido denomínanse crise sintomáticas (30% das crises). Están relacionadas con lesións identificables no cerebro. As causas máis habituais son traumatismos craniais, tumores craniais, hemorraxias craniais, saturnismo ou alcoholismo e infeccións similares, meninxites e infeccións similares, encefalitis viral, difteria e, en menor medida, sementes, rubéola e outras enfermidades infantís.

As crises locais ou focales poden diferenciarse das xerais. As crises locais proveñen dunha determinada zona do cerebro e, na maioría dos casos, aparecen cun comportamento psíquico irracional: a sacudida muscular dun brazo ou perna, a mordaza dos beizos e a marcha á deriva. Estas crises poden durar poucos segundos ou moitos minutos. Segundo a aspereza, a reacción pode aparecer nunha parte do corpo (crise simple do lugar) ou en varias partes (crise complexa do lugar) provocando a perda de coñecemento. As crises xerais proveñen de zonas estendidas a ambos os dous lados do cerebro e a miúdo provocan convulsións enormes até a perda de coñecemento. O 39% dos epilépticos sofre crises xerais ao comezo da convulsión.
Catro moléculas paira aliviar a dor
As propias crises poden clasificarse en varias categorías:
- Nas convulsións tónicas, a miúdo máis coñecidas, a contracción muscular permanente prodúcese por debilitación e caída das pernas.
- Crises ausentes, xeralmente moi curtas e difíciles de observar. Durante uns segundos o enfermo perde a conciencia ou ten un "espazo". Adoitan ser habituais na infancia, mesmo na idade adulta.
- Convulsións mioclónicas. As persoas que sofren estas crises sofren, aproximadamente, un minuto de sacudidas musculares.
- Crise tónico-clónicas: A denominada "gran mal" é un corpo que permanece ríxido, axitando e contraendo ás veces os músculos. As persoas que sofren estas crises poden perder o coñecemento e perder o control do globo.
Esta clasificación demostra que a epilepsia é una enfermidade que provoca incapacidade e inhibición.
As crises, os riscos de crises, o temperán risco de morte e os efectos secundarios dos fármacos son una gran carga paira o benestar físico, psíquico e social do paciente. Quen non poden superar as crises teñen dificultades paira ir á escola, paira obter o carné de conducir ou paira manter o posto de traballo. Desenvolven un sentimento de dependencia cara aos demais, desconfiando neles mesmos. As familias dos enfermos cuéstionanse porque o risco de morrer por accidente é maior que a media.
Existen medicamentos contra a epilepsia paira combater varias crises diferentes. Aínda que son eficaces, non sempre se coñece como e a que afectan. Limítanse basicamente a catro moléculas que se unen esporadicamente: carbamazepina, balproato, fenitoína e fenobarbitol. Con todo, estes medicamentos non son eficaces paira certas epilepsias. Por outra banda, os medicamentos que hai que tomar ao longo de toda a vida amortecen os síntomas pero non as súas causas.
Por último, o papel dos médicos oriéntase a minimizar os efectos perversos que produce o tratamento médico convencional (amortiguación cerebral, fatiga, soño e soño, problemas de concentración...) e a limitar o fenómeno de afacerse a producir una perda constante de eficacia terapéutica.
Sen problemas de tolerancia
Fronte a esta visión negra, o novo tratamento de epilepsia que saíu agora, centenario despois, o primeiro, espertou grandes esperanzas. A prótese neuroziberética (NCP), presentada pola empresa norteamericana Cyberonics, demostrou a súa eficacia tamén nas epilepsis máis fatal.
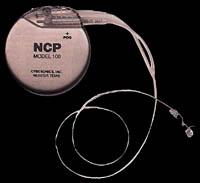
Este dispositivo é equivalente ao marcapasos paira o cerebro. O prestixioso e esixente Food and Drug Administration (FDA) da Unión Europea e dos Estados Unidos, aprobaron máis tarde un dispositivo próximo tras máis de dez anos de investigacións e estudos.
O NCP implantouse por primeira vez en 1988. Máis de 1000 pacientes de 24 países recibiron o dispositivo. A metade dos pacientes que utilizan o sistema conseguiron una redución inmediata do 20% das crises e una redución superior ao 50% tras dezaoito meses.
Por outra banda, o sistema non tivo efectos perversos como crónicos, conductuales ou emocionais, nin tampouco a toxicidade da OMC. En lugar de reducir o seu impacto, aumenta co tempo.
Sen riscos e de fácil implantación
O tratamento que conduce o sistema NCP, denominado estimulante do nervio vagal (VNS), emite pulsaciones eléctricas cada cinco minutos de intensidade entre 1,25 e 2,5 miliamperes, frecuencia de 30 hercios e duración de 50 nanosegundos (un nanosegundo = 10-9 segundos). O dispositivo é moi compacto e fácil de implantar. Está formado por un xerador de 55 gramos de peso e tamaño dun reloxo de peto.
O NCP pódese establecer mediante dous cortes: o primeiro realízase no peito á altura do omoplato paira inserir o xerador e a súa pila e o outro no pé dereito do pescozo paira colocar os electrodos no vagón de nervios. O traballo clásico de "tunelización" que realiza a cirurxía permite a unión inmediata dos electrodos á pila.
Pero por que imos nerviosos? Sobre todo porque controla a actividade entre o cerebro e os órganos internos. É un nervio mixto, á vez motor e sensorial. Basicamente, o 85% está composto por fibras aferentes que emiten a información de abaixo a arriba. Estas fibras que se estenden até o interior do sistema nervioso central están conectadas a pulmóns, corazóns, aorta, tracto intestinal e outros órganos. As fibras aferentes envían información a estruturas corticales (amigdalas, hipocampo, cortex, etc.) coñecidas pola súa capacidade de aceso de descargas epilépticas.
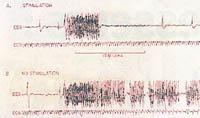
Mediante as fibras aferentes do nervio vago pódese alterar a actividade cerebral actuando en zonas epileptógenas. Por iso, pode dicirse que o VSN é un tratamento preventivo, xa que altera a actividade eléctrica do cerebro, evitando as descargas eléctricas accidentais que orixinan as crises epilépticas.
Trátase de ver o custo deste novo tratamento paira a Seguridade Social. Cunha duración de cinco anos (hai que cargar a pila) e un prezo de 50.000 libras (unhas 1.250.000 pesetas ou 7.500 euros), o custo é similar ao dos tratamentos convencionais. Sábese que a Administración está máis interesada en encher día a día a bolsa de saúde que a longo prazo. Por tanto, facer crer as vantaxes do tratamento non será tan sinxelo. Pero non esquezas que o sistema NCP non produce efectos secundarios, sempre prexudiciais paira o paciente e custosos paira a sociedade.
Buletina
Bidali zure helbide elektronikoa eta jaso asteroko buletina zure sarrera-ontzian











