“Si cando apareceron o SARS-1 e o MERS investigásemos máis, hoxe estariamos en mellor situación”
Once laboratorios do mundo traballan a fondo na vacina contra o covid-19. Están a probarse diferentes estratexias paralelas e é posible que se consiga canto antes. A bioquímica Nerea Zabaleta Lasarte está a desenvolver una vacúa sen descanso e chea de ilusión no laboratorio do Hospital Mass Eye and Ear de Boston, con terapia génica. Ao mesmo tempo ten claro: “No camiño van caer moitas vacinas porque non son moi efectivas, son demasiado caras ou producen algún dano lateral”. Proporcionounos as claves principais da vacina contra o covid-19.

Numerosos laboratorios do mundo están a traballar simultaneamente no desenvolvemento de vacinas contra o virus SARS-CoV-2: China, EEUU, Alemaña, Reino Unido… Estamos a ver diferentes estratexias. Cales poden ser os máis eficientes?
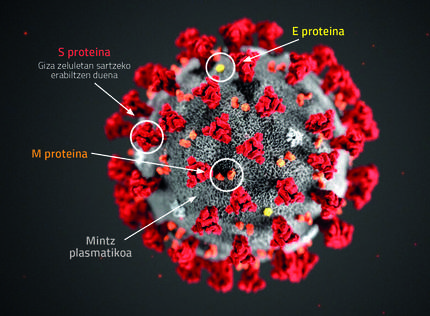
A verdade é que todos estamos a utilizar a mesma proteína paira desenvolver a vacina. Nunha infección natural, una proteína do virus no exterior, a proteína S, axuda a unirse ás nosas células e penetrar nelas. É una proteína moi visible e o noso organismo xera anticorpos contra esta proteína, obtendo así a inmunidade ao virus. Pois coa vacina, o mesmo: temos que ensinar ao organismo esa proteína para que produza anticorpos. Pero cada laboratorio desenvolveu a súa propia estratexia paira incorporar a proteína ao organismo.
Una estratexia paira a xeración da vacina é a incorporación dun virus inactivo que ten todo o exterior do virus, pero que lle falta material xenético interno.Outra opción é introducir a proteína soa, xa que no laboratorio xérase con facilidade. E outra opción é a de realizar vacinas xenéticas: introducir nas nosas células una parte do ADN do virus que serve paira producir esta proteína. Desta forma, esta proteína do virus formaríase dentro do noso corpo e xerariamos anticorpos. Esta é a nosa estratexia e paira iso utilizamos a técnica da terapia génica: Converteuse o ARN orixinal de SARS-CoV2 en ADN e introduciuse esta secuencia de ADN noutro virus. Utilizamos virus adenoasociados: pequenos virus que infectan as células humanas pero non producen a enfermidade. Son virus naturais, pero son moi seguros. Mantemos a cápsida externa do virus, eliminamos o ADN interno e introducimos o do outro virus que queiramos.
Hai de todo. En China está a usarse un vector viral como nós, pero usando un adenovirus. Outro grupo de EE.UU. tamén fala con forza de terapia génica, pero en lugar de utilizar ADN, usando ARN. Incorporan ARN mensaxeiro que é o responsable da proteína do coronavirus.
Como condicionará o éxito da vacina a estratexia elixida?
Segundo o sistema que utilizamos paira mostrar a proteína S, a resposta inmunológica do teu corpo e a eficacia da vacina é diferente. É diferente inxectar só proteínas, que normalmente se inxectan cun asistente que activa o sistema inmune, ou como nós ensinámoslle dentro dun virus.O propio vector é inmunogénico e condiciona a resposta inmune resultante.
Ademais, a vacina debe conseguir que os anticorpos leven aos pulmóns, xa que o virus entra realmente polos pulmóns, nunca polo sangue. Entón, aínda que teñamos una resposta moi forte e teñamos moitos anticorpos no sangue, si non conseguimos que esa resposta leve aos pulmóns, non conseguiremos una boa vacina.
Por outra banda, nesta resposta inmune, ademais dos anticorpos, existe una resposta celular. Encárganse da morte das células infectadas. Pero non é a resposta que máis nos interesa porque queremos evitar a propia infección. Paira iso necesítanse anticorpos. E estoutra resposta, a resposta celular, xa funciona cando as células están infectadas. Por tanto, as vacinas deben obter una resposta mediante anticorpos.
E está demostrado que un sistema é máis eficaz ou hai que probalo en cada caso?
Non, cada vacina é diferente e hai que probala. Pero logo temos que ser prácticos. Una vacúa pode ser moi eficaz, pero difícil de producir. E co obxectivo de involucrar a moitas persoas, é necesario facer un balance entre a vacina eficaz e a sinxela e económica de producir.
Afortunadamente, os que falamos de terapia génica estamos afeitos xerala a doses moi altas, e dado que as vacinas requiren pequenas doses, creemos que será fácil de producir. Pero teremos que ver cal é a dose efectiva desta vacina.
De feito, una vez que xa se desenvolveu a vacina, a seguinte angustia podería ser producir grandes cantidades, como foi a obtención de máscaras ou respiradores, non?
Si, todos os que estamos a desenvolver vacúas temos iso en mente e estamos a facer os nosos cálculos. Dependerá da dose efectiva, pero non nós nin ninguén sabemos aínda canto escalaremos a produción da vacina.
A última vacúa, que se utilizará paira a integración masiva da poboación, será dunha soa estratexia ou froito da mestura de todos?
A verdade é que non se realiza un ensaio común onde se comparan todos os tipos de vacinas, non hai esa coordinación. Cada un realiza os seus ensaios clínicos e, se salgue ben, comercialízao. Una vez comercializada, queda a cargo das autoridades sanitarias decidir que vacúa entregar.
O noso organismo consegue una longa memoria inmunológica contra algúns virus, pero moi corta contra outros virus como o catarro. Que sabedes do virus SARS-CoV-2?
Si, cada virus ou bacteria xera una memoria inmunológica diferente. Algunhas producen una inmunidade moi directa e longa, que se mantén durante anos, e outras simplemente responden inmunológicamente ao momento. Normalmente, ante unha infección, uns anticorpos fórmanse ao principio da resposta e desaparecen inmediatamente. Una vez creada a inmunidade adaptativa, fórmanse anticorpos de longa duración. Con todo, os virus ou bacterias dalgunhas infeccións non son capaces de provocar una inmunidade adaptativa eficiente, xa que na infección non hai partículas virales suficientes ou polas características do axente infeccioso. No caso do SARS-CoV-2, parece que xera una longa memoria, polo que se poderán crear vacinas eficaces. Polo menos debería xerar inmunidade suficiente paira esta emerxencia.
É certo que os virus mutan e isto pode influír na eficacia da vacina, pero parece que o SARS-CoV2, polo momento, non mostrou taxas altas de mutación. No caso do virus da gripe é totalmente diferente: ten o seu material xenético dividido en oito pequenos fragmentos e, casualmente, si na mesma célula únense dous virus diferentes da gripe, mestúranse estes ARN e créanse novas combinacións. É dicir, novos virus. Por tanto, a pesar de que a inmunidade antigripal mantense dun ano a outro, o virus é diferente e non pode combatelo eficazmente.
As probas clínicas de varias vacinas xa chegaron á Fase 2. Co fin de axilizar o proceso e saber se a vacina é efectiva, expuxéronse voces favorables a que as persoas vacinadas poidan entrar en contacto co virus.
Isto está totalmente prohibido. A historia da ciencia ten exemplos diso, con resultados moi graves. A dogma dos ensaios clínicos é asegurar que esa persoa queda igual ou mellor. Romperiamos esa dogma. Aínda que sexa un catarro. Eticamente non é correcto, e tampouco sería practicable: paira realizar un ensaio clínico necesitamos un seguro, e non creo que ninguén o asegurase!
No caso do COVID-19 temos a vantaxe de que a enfermidade se está estendendo rapidamente, polo que hai una gran oportunidade de que os "suxeitos" dos ensaios clínicos póñanse en contacto por si mesmos co virus e nós poidamos ver os resultados rapidamente.
Hai algún paso que se poida saltar ou una estratexia que acelere o proceso?
Por exemplo, dispor de diñeiro paira investigar está a acelerar moito o proceso fronte a situacións normais.
China publicou en febreiro a secuencia do virus e xa estamos nas probas clínicas de vacinas. O esforzo que está a facer a ciencia é sen precedentes, a que velocidade de traballo non?
É certo que houbo moitas pandemias ao longo da historia, pero nunca na situación científica e sanitaria privilexiada na que nos atopamos. A verdade é que esta crise me cambiou moito de vista. Foi una satisfacción comprobar que en tempos de crises os científicos fomos capaces de colaborar. Foi incrible. Hai moita xente que quere axudar: “En que podemos contribuír? —dinnos—. O noso laboratorio está especializado na produción de proteínas. Podemos axudar a crear proteínas a quen o necesita e a quen o queira”. Grazas a iso avanzamos tan rápido. Vivir foi un privilexio.
Será este un punto de inflexión na ciencia?
Creo que deixará a súa marca, que se manterá esta especial conexión que se creou entre os investigadores. Se traballamos xuntos, compartimos o que sabemos, a investigación avanza a outra velocidade. Iso si, que sexa a un ritmo máis tranquilo, porque traballamos sen descanso: sete días á semana, 12-14 horas ao día.
E que outras cousas aprendiches desta crise?
Eu creo que temos que ser conscientes de que as pragas pasadas poden volver vir, ou polo menos parecidas. Se despois da aparición do SARS-1A en Asia e do MERS en Oriente Medio investigásemos máis, hoxe en día poderiamos estar en mellor situación.
Buletina
Bidali zure helbide elektronikoa eta jaso asteroko buletina zure sarrera-ontzian