Dolor en el cervell
“Em fa mal. Em fa mal bastant al capdavant, però és normal. En la meva família sempre hem tingut migranyes, sobretot quan bufa el vent del sud. També li passa a la mare. També li ocorria a la meva mare. És una qüestió familiar. El pitjor és que les medicines no em fan res i no puc fer res. Estic desesperat”.
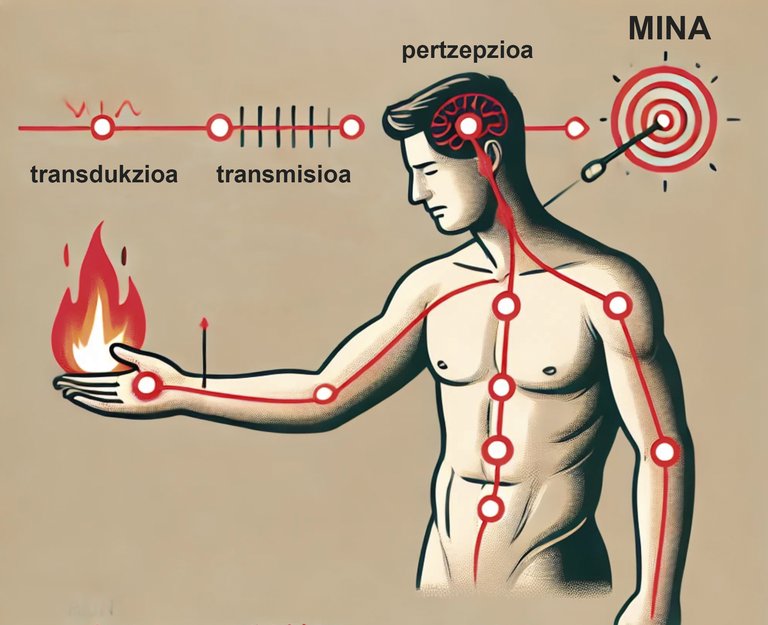
El dolor és una experiència sensorial i emocional complexa que pot estar relacionada amb el mal tèxtil o no [4]. És un senyal del sistema nerviós que indica que alguna cosa pot estar malament en el cos. Pot ser aguda o persistent i pot ser molt diferent en intensitat, durada i qualitat.
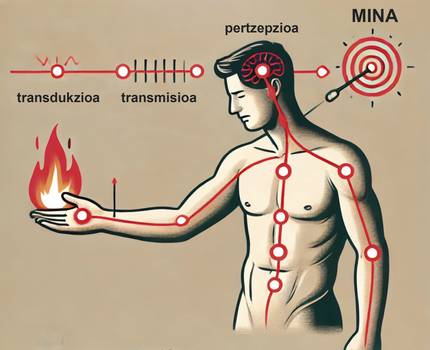
Des del punt de vista biològic, el dolor exerceix una funció essencial de protecció com a senyal d'advertiment, ja que ens fa reaccionar per a allunyar-nos de la font del mal, amb la finalitat de prevenir un major mal [2]. Un exemple clar, en el qual la funció protectora del dolor es veu bé, és la reacció que es produeix en tocar un element massa calent, com la flama. En tocar l'element calent, s'estimula als receptors* del mal de la nostra pell, també dits “nocionores”, ja que detecten la calor com a estímul perjudicial. Posteriorment es produeix la transducción, és a dir, l'estímul perjudicial (o potencialment perjudicial) es transforma en impuls elèctric en les neurones. A continuació, aquests conceptuals envien un senyal de perill dels nervis a la medul·la espinal i ràpidament es produeix el reflex automàtic de retirada. Això significa que la medul·la espinal ha enviat un senyal de resposta als músculs de la mà abans que la ment processi per complet el senyal de perill, per a allunyar-nos de la font de calor com més de pressa millor. Aquest senyal de perill arriba fins i tot al cervell a través d'un procés denominat transmissió. En ell es processa la informació del que està succeint. D'una banda, el senyal arriba a la pell sensorial, la qual cosa permet saber on es troba l'estímul dolorós en el cos. D'altra banda, el senyal arriba al sistema límbic, que modula l'aspecte emocional del dolor. També s'arriba a la pell prefrontal, que ens permet interpretar el significat del dolor i decidir com respondre davant ell. Una vegada processada tota aquesta informació, es produeix la percepció del dolor. Una vegada allunyada de la font del mal (en aquest cas, de la flama) i a mesura que se sanen els danys tèxtils, el dolor es modera lentament fins a la seva desaparició [11] [24].
No obstant això, en alguns casos, la sensació de dolor no desapareix encara que se solucioni la causa inicial i es prolonga en el temps fins que es torna patològica [23]. Aquest dolor permanent (també anomenat dolor crònic) ja no compleix una funció d'advertiment o protecció i pot perjudicar la qualitat de vida de la persona. D'altra banda, la persistència del dolor després de la curació del mal tèxtil inicial indica que el dolor s'ha tornat independent del mal físic. Això es deu al fet que el sistema nerviós pot estar sensibilitzat o “interpretat malament” dels senyals, provocant dolor fins i tot sense lesió activa.
El dolor i el mal no són el mateix
Dues persones amb la mateixa lesió poden sentir diferents graus d'intensitat del dolor. És més, una persona pot sentir dolor sense cap mena de mal. Per tant, podem dir que el dolor i el mal tissular no són el mateix, encara que moltes vegades estiguin relacionats. La lesió es refereix a la lesió física o alteració dels teixits del cos. El dolor, no obstant això, és una experiència sensorial i emocional subjectiva, és a dir, es produeix a partir d'estímuls que el cos considera perjudicials [2] [5] [22].
Com ja hem dit, poden existir lesions sense símptomes, és a dir, podem sentir dolor (constant, a vegades), fins i tot sense mal tissular. Això és el que ocorre, per exemple, amb les persones que sofreixen la síndrome del “dolor fantasma” [21]. Pel que sembla, el cervell conserva un “mapa” d'un cos i una branca de la vida que ja no existeix i continua considerant-ho dolorós encara que no s'hagi produït cap mal.
També pot donar-se una situació oposada, és a dir, pot haver-hi un mal significatiu en els teixits sense que se senti dolorós. Això li va ocórrer a un jove de 32 anys, Dante Autullo, d'Illinois (els Estats Units). En 2012, Dante, que estava construint una cabanya, va disparar involuntàriament a la pistola de clau. Només va sentir una ferida lleu, es va curar amb facilitat i no li va donar importància. L'endemà, no obstant això, se sentia marejat i va acudir a l'hospital. En fer la ressonància cerebral van veure que el clau se li havia incrustat en el cervell [16].
El dolor està en el cervell i sempre és real
El dolor, encara que se sent en diferents parts del cos, com la pell o els músculs, sempre es produeix en el cervell. La ment interpreta senyals de mal i genera sensació de dolor. Per tant, encara que a vegades no hi hagi danys en els teixits, el dolor sempre és real.
El dolor és el resultat de l'activació d'una complexa xarxa neuronal denominada “matriu del dolor” [18] [19]. Aquesta matriu funciona com un comitè d'avaluació format per diferents àrees cerebrals. Per exemple, quan es detecta un estímul nociu o dolorós, s'activa la pell somatosentsorial, la qual cosa permet identificar la posició i intensitat del dolor. També s'activa la pell prèvia kingulada (implicada en la resposta emocional al dolor) i la pell prefrontal, que ens ajuda a donar significat a l'estímul dolorós i a decidir com hem de respondre davant ell. Aquests àmbits col·laboren en la interpretació del senyal conceptual o de risc i en l'avaluació contínua del nivell de seguretat. Si l'organisme considera que està en situació de perill, provoca sensació de dolor.
Definim de manera subjectiva el balanç entre seguretat i risc. Això ho fem al llarg de la vida i està condicionat per les experiències prèvies, l'educació rebuda, la cultura i les creences. Així s'entén per què apareixen a vegades símptomes sense estímul. Per exemple, quan veiem una imatge d'aranyes o polls, podem començar a sentir una picor incontrolable. El mateix pot succeir amb la sensació de dolor, a vegades el cervell interpreta com una amenaça coses que no són una amenaça real. Per exemple, quan relacionem el vent sud i el mal de cap o els canvis meteorològics amb el dolor de genoll. Totes aquestes relacions es basen en creences creades al llarg de la vida i condicionen la valoració que fa la nostra ment. D'altra banda, s'ha demostrat que veure el sofriment d'altres persones pot activar àrees relacionades amb el dolor en el cervell de l'observador [20]. Tal com afirmen els autors d'Explain Pain, David Butler i Lorimer Moseley, “el dolor existirà quan l'evidència de risc creïble és major que l'evidència creïble de seguretat” (8). En altres paraules, el dolor existeix quan la persona diu que sent dolor [17].
El dolor s'aprèn
La ment, a més de reaccionar davant el món en el qual vivim, actualitza constantment el seu propi model intern sobre el món. Construïm aquest model interior a partir d'experiències passades i expectatives de futur, i ens serveix per a predir què passarà. Sembla que la nostra ment interpreta la realitat de manera inconscientment que s'asseguri la confirmació de creences pròpies. Sent així, donem més pes a la informació que confirma les nostres creences o hipòtesis prèvies (i, per tant, a la informació que dona ordre i sentit al nostre món). Per contra, ho rebutgem o restem importància a l'evidència que actua contra ells. A això se'n crida “tendència a afirmar” [13].

Aquest fenomen es dona també en les idees polítiques o creences, així com en l'experiència del dolor. Aquesta tendència a la ratificació de les nostres creences pot empitjorar l'experiència dolorosa i reforçar les conviccions negatives sobre el tractament o pronòstic. Per exemple, quan una persona prediu que el dolor que sentirà serà incontrolable o empitjorarà després de determinats tractaments o a causa de condicions externes com el clima, pot buscar informació que el confirmi, de manera inconscient, per a confirmar aquestes creences pessimistes. Aquest fenomen es coneix com a “efecte novè” [12].
És important que les persones (tant pacients com professionals de la salut) identifiquin i interpel·lin les conviccions limitatives o negatives sobre el dolor per a no agreujar la sensació de dolor [9]. Per a això és necessari tenir en compte altres opinions que es distancien de la perspectiva d'un mateix i buscar informació basada en l'evidència científica. Existeixen eines i tractaments útils per a ajudar als pacients, com la teràpia cognitiva conductual, l'exercici terapèutic i l'educació en neurociència del dolor. En aquesta línia estan treballant les Unitats de Lluita Activa Minera que s'estan creant en diverses Comunitats Autònomes. El primer va néixer a Valladolid en 2019 i el segon es va posar en marxa a Vitòria al novembre de 2023 [10]. En aquestes unitats, fisioterapeutes, infermers i metges de família col·laboren per a tractar a pacients amb migranya, fibromiàlgia i dolor d'esquena persistent. Els resultats obtinguts per a una millor gestió del dolor estan sent molt positius i esperançadors [1] [3] [6][15].
Final: on es posa el focus, aquí està l'atenció
Com hem vist, el nostre cervell no és un mer receptor passiu d'estímuls, sinó un agent que construeix subjectivament la percepció de la realitat. Això ens porta a replantejar com hem d'entendre el dolor: més enllà d'una simple reacció física, el dolor és una experiència subjectiva, adaptada per les nostres expectatives, experiències prèvies i el context en el qual estem.
L'activació de la “Matriu del dolor” provoca una sensació de dolor que pot modular-se. Les emocions, l'estrès, les creences, les esperances i l'atenció que posem en el dolor, entre altres coses, poden influir en la manera de sentir el dolor. En algunes persones, la “matriu del dolor” es torna hipersensible, per la qual cosa el dolor pot sorgir fins i tot sense estímuls nocius i, a vegades, es torna crònic. En les Unitats de Prevenció Activa del Dolor, on es realitzen exercicis terapèutics i s'ofereix educació científica en el dolor, s'estan oferint esperances i eines útils per a ajudar a les persones que sofreixen un dolor durador a millorar la seva qualitat de vida. Gràcies pel vostre treball!
“Si canvies els ingredients
que utilitza la ment per a crear
emoció, pots transformar la teva vida emocional”.
(Barrett, 2017)
Bibliografia
[1] Aguirrezabal, I., Pérez de Sant Román, M. S., Cobos, R., et al. 2019. “Effectiveness of a primary care-based group educational intervention in the management of patients with migraine: A randomized controlled trial”. Primary Health Care Research & Development, 20, e155
[2] Aguirrezabal, I., A. C., Urquiza, M. N. i Aguirre, I. M. 2024. Fisiopatologia del dolor. FMC. Formació Mèdica Continuada en Atenció Primària, 31(8), 450-455.
[3] Areso-Volta, p. B., Mambrillas-Varela, J. García Gómez, B., Moscosio-Cuevas, J. I. Manuel González, J. Arnaiz Rodríguez, E., et al. 2022. “Effectiveness of a group intervention using pain neuroscience education and exercise in women with fibromyalgia: A pragmatic controlled study in primary care”. BMC Musculoskeletal Disorders, 23(1), 323.
[4] Associació Internacional per a l'Estudi del Dolor (IASP). 2022. Revised definition of pain.
[5] Baliki, M. N., & Apkarian, A. 5. 2015. “Nociception pain, negative moods, and behavior selection”. Neuron, 87(3), 474–491.
[6] Barriña-Quadra, M. J., et al. 2021. “Effectiveness of a structured group intervention based on pain neuroscience education for patients with fibromyalgia in primary care: A multicentre randomized open-label controlled trial”. European Journal of Pain, 25(1), 1–13.
[7] Barrett, L. F. 2017. How emotions llauri made: The secret life of the brain. Houghton Mifflin Harcourt, Boston.
[8] Butler, D. S. i Moseley, G. L. 2013. Explain Pain (2a) ed. ). Noigroup Publications, Adelaida.
[9] Darlow, B. 2016. “The confluence of client, clinician and community”. International Journal of Osteopathic Medicine, 20, 53–61.
[10] Govern Basc. 2024. “La unitat d'atenció al dolor d'Osakidetza ha tractat a 768 pacients en el primer
any”. [11] Ferrándiz, M. 2006. Fisiopatologia del dolor. Societat Catalana d’Anestesiologia, Reanimació i Terapèutica del Dolor.
[12] Ferreres, J. Baños, J.-E. i Farré, M. 2004. Efecte nocebo: l'altra cara del placebo”. Medicina Clínica, 122(20), 511–516.
[13] En Friston, K. 2005. “A theory of cortical responses”. Philosophical Transactions of the Royal Society B: Biological Sciences, 360(1456), 815–836.
[14] Fundació Grünenthal & Observatori del Dolor de la Universitat de Cadis. 2022. Baròmetre del dolor crònic a Espanya 2022. Fundació Grünenthal.
[15] Galán-Martín, M. A., Montero Quadrat, F., Lluch-Girbés, E., Coca-López, M. C., Maig-Iscar, A., i Cuesta - Vargas, A. 2019. “Pain neuroscience education and physical exercise for patients with chronic spinal pain in primary healthcare: A randomised trial protocol”. BMC Musculoskeletal Disorders, 20(1), 505.
Main, F. 2012. “‘Unfreaking-believable’: fiance says Orland man recovering from nail in his brain”. Chicago Sun-Times.
[17] McCaffery, M. 1979. Nursing Management of the Patient with Pain (2. ed. ). Lippincott, Filadèlfia.
[18] Melzack, R. 1999. “From the gate to the neuromatrix”. Pain, 82(6), S121–S126.
[19] Moseley, G. L. 2003. “A pain neuromatrix approach to patients with chronic pain” Therapy, 8(3), 130–140.
Osborn, J., i Derbyshire, S. El doctor W. El doctor G. 2010. “Pain sensation evoked by observing injury in others”. Pain, 148(2), 268–274.
[21] Villaseñor Moreno, J. C., Escobar Reyes, V H., Sánchez Ortiz, A. O., i Quintero Gómez, I. J. 2014. “Dolor de membre fantasma: fisiopatologia i tractament”. Especialitats Quirúrgiques, 19–1, 62–68.
[22] Wall, P. -Caramba, senyor! 1986. “The relationship of perceived pain to afferent nerve impulsis”. Trends in Neurosciences, 9(12), 435–439.
[23] Woolf, C. J. 2011. “Central sensitization: Implications for the diagnosi and treatment of pain”. Pain, 152(3), S2– S15.
[24] Zegarra, J. El doctor W. 2007. Bases fisiopatològiques del dolor”. Acta Mèdica Peruana, 24(2), 35-38.
Buletina
Bidali zure helbide elektronikoa eta jaso asteroko buletina zure sarrera-ontzian