Puertos del corazón
Esta denominación general engloba dos procesos patológicos diferentes: una angina de pecho y el infarto de miocardio. Con el objetivo de aclarar la confusión que tiene la gente con estas graves agresiones al corazón, en este trabajo de hoy trataré de explicar las diferencias de ambos procesos.
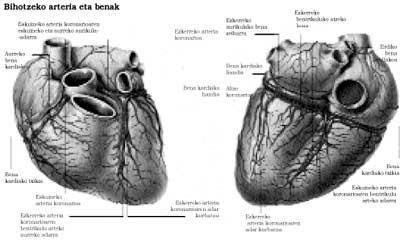
Tanto la angina de pecho como el infarto de miocardio tienen un origen común. El músculo que forma las paredes del corazón, es decir, el miocardio, recibe menos sangre de lo normal. Cuando este flujo sanguíneo disminuye bruscamente suele ser la angina de pecho. Sin embargo, el infarto se debe a la ausencia de sangre en una zona del miocardio, con lo que parte del músculo muere. Por lo tanto, queda una lesión permanente que afecta negativamente a la función del corazón; una especie de cicatriz. En la angina de pecho no muere ningún músculo del corazón. Por tanto, la lesión no es irreversible.
Definiciones

Podemos decir que la angina de pecho es un dolor agudo en la parte delantera del tórax, causado por una insuficiencia hereditaria, momentánea y retrógrada, a la baja del aporte de sangre.
Por su parte, el infarto es una necrosis más o menos extensa del músculo cardíaco, ya que el riego sanguíneo local se interrumpe bruscamente. Más del 90% de los casos son causados por la arteriosclerosis de las arterias coronarias al obstruirse totalmente el paso interior de las arterias. El resto de infartos se deben a la embolia o a los espasmos de estas arterias.
¿En qué personas se encuentran?
La angina de pecho es casi siempre una enfermedad masculina, que se produce a partir de la cuarta década de la vida. Sin embargo, cada vez se diagnostica más en hombres jóvenes y también en mujeres (especialmente durante o después de la menopausia), y más aún si hay otros factores de riesgo.
El infarto de miocardio también lo sufren mayoritariamente hombres de entre 40 y 65 años. En este periodo es seis veces más frecuente en hombres que en mujeres. La proporción mayor de 65 años es de dos hombres por mujer y a partir de los 80 años la incidencia se iguala en ambos sexos.
En cuanto a las predisposiciones, ambas enfermedades son más frecuentes en fumadores, diabéticos e hipertensos, o con un alto nivel de colesterol. Otros factores de riesgo son la vida sedentaria y las constantes tensiones psíquicas y emocionales. Por ello, es normal que la angina de pecho recaiga en personas con profesiones de gran responsabilidad.
Dolor, síntoma principal
El dolor es el síntoma principal de la angina de pecho. El dolor suele aparecer durante el ejercicio o en emociones fuertes. Normalmente se encuentra en la parte inferior del esternón (V. imagen) y de aquí al brazo izquierdo, cuello y mordaza o mandíbula inferior. En algunos casos aparece sudor frío, palidez y angustia, junto con la sensación inmediata de muerte del paciente.
No obstante, no es obligatorio realizar ejercicio físico intenso para mostrar la angina de pecho. A veces puede ser en reposo (ANGINA DE DESCANSO). También durante el sueño. Cuando esto ocurre, el paciente se despierta con dolor. La angina de reposo es originada por el espasmo o obstrucción de una arteria coronaria.
El dolor es el principal síntoma de la angina de pecho. Puede haber infarto sin dolor (veinte por ciento, ya que el paciente sólo siente molestias abdominales muy inespecíficas), pero sin dolor no se puede hablar de angina de pecho. Afortunadamente, el dolor no dura mucho (3-10 minutos) y es importante tener en cuenta estas cifras. Si la duración es menor que el minuto, se puede decir casi seguro que no es angina, y si la duración es superior a 10 minutos se debe considerar como preinfarto.
Recursos para el diagnóstico
Tres son los datos básicos: el dolor (cómo es, dónde se sitúa y a dónde se extiende, cuánto dura, etc. ), los cambios que aparecen en el electrocardiograma (bastante significativos) y la alteración de algunas enzimas en la sangre.
El dolor ayuda al médico. Pero como hemos dicho antes, uno de cada cinco de estos procesos, tanto el médico como el propio paciente, puede pasar sin darse cuenta, ya que no aparece dolor. Por otro lado, la proporción de infartos sin dolor puede elevarse al 50% en personas mayores (la mitad). Ten cuidado y no te fíes de la clínica.
Las células miocárdicas lesionadas tras un infarto sufren alteraciones. Por tanto, el contenido de estas células pasa a la sangre. Los análisis permiten detectar enzimas procedentes principalmente de células necrosadas. Y así, el porcentaje de enzimas nos da un tamaño bastante preciso de la importancia del infarto, ya que cuanto más aparezcan en la sangre, mayor será la parte del corazón afectada. Por otro lado, las valoraciones posteriores de estas enzimas nos permitirán conocer la evaluación del infarto.
El electrocardiograma (ECG) es el registro de la actividad eléctrica del músculo cardíaco. Por tanto, cuando el miocardio se deteriora, y no hay que olvidar que el infarto produce necrosis y muerte celular, el ECG es un recurso apropiado (por supuesto en manos de una persona experta), tanto cuando se trata de un infarto reciente (fase aguda) como después de la curación del infarto (días o semanas después de producirse). El valor del CCPV es muy variado:
- Como predictivo, es decir, antes de que ocurra el infarto, aunque no tenga total certeza.
- Durante las pruebas de esfuerzo.
- Después del infarto de miocardio, nos informa de la magnitud y evolución del daño.
¿En qué consiste la importancia del problema?
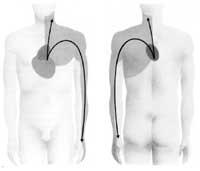
El infarto tiene muy mal pronóstico si se produce alguna alteración en la transmisión de la contracción muscular a través del corazón. Por otra parte, en algunos casos las complicaciones pueden llegar a ser mortales
Si comparamos ambos procesos, en el caso de la angina de pecho no se produce ninguna lesión cardiaca. El infarto es la necrosis de una zona del corazón, es decir, la muerte de los tejidos locales. En la angina de pecho, la falta de oxígeno del miocardio es transitoria y cuando el ejercicio (o al menos la razón) desaparece, la oxigenación vuelve a su nivel normal. En el infarto, sin embargo, la falta de oxígeno es más prolongada y se produce una lesión que, aunque cura, no siempre, deja una cicatriz persistente. Así, la autopsia de una persona que sufrió varias anginas de pecho durante su vida nos muestra un corazón completamente normal. El que ha sufrido un solo infarto (aunque sea un infarto ligero) tiene esa cicatriz para siempre en el miocardio.
Prevención. ¿Se puede hacer algo?
Este problema se puede ver de dos maneras.
Por un lado, hay que considerar si la arteriosclerosis coronaria puede ser suspendida, ya que ésta es la principal causa de la angina de pecho. Por otro lado, hay que ver si es posible prevenir estos episodios de dolor.
En lo que se refiere a la arteriosclerosis coronaria, como prevención debe evitarse la vida sedentaria, el abandono del tabaco, la realización de algún ejercicio físico o de algún deporte (por supuesto, con moderación) y el mantenimiento de una alimentación adecuada, eliminando totalmente las grasas animales. Además, en caso de padecer diabetes, hipertensión arterial o niveles excesivamente altos de colesterol, se debe poner a disposición del médico para que le ponga un tratamiento adecuado.
Para prevenir los dolores coronarios es necesario evitar los factores que provocan dolores: ejercicios físicos fuertes, comidas pesadas y demasiado pesadas, frío, grandes olas y emociones fuertes. Si a pesar de todo esto aparece dolor se deberá tomar la medicación indicada por el médico en cada caso.
Por ello, quienes han sufrido alguna angina de pecho siempre llevan encima un medicamento preventivo. Son unas pastillas que se colocan debajo de la lengua y que se funden fácilmente. Su objetivo es expandir las arterias y, por tanto, hacer normal la riego sanguíneo del corazón. En cualquier caso, también se deberían tomar antes de iniciar un ejercicio o tarea que se considere que puede provocar un atasco cardiaco. Existen además otras píldoras que actúan durante más tiempo (unas 12 horas).
¿Y después del infarto, qué?
Después de haber sufrido un infarto, todas las actividades que requieran un esfuerzo superior al habitual deben realizarse con cuidado y lentitud. No obstante, se recomienda realizar algún ejercicio físico inmediatamente después del infarto. Lo más sencillo y conveniente es pasear por un recorrido llano. Al principio un paseo corto de unos diez minutos, los primeros días. Después, poco a poco, se irá extendiendo hasta llegar a un paseo de una o dos horas al día. Pero cualquier actividad o deporte que genere dolor o esfuerzo excesivo está totalmente prohibido.
Y sobre las relaciones sexuales, ¿qué? Es posible volver a empezar tan pronto como el estado general del paciente lo permita, pero siempre de forma que se produzca la menor tensión y esfuerzo del paciente. Hay que tener en cuenta, sin embargo, que el infarto de miocardio es un proceso grave y que en la recuperación (como ocurre en cualquier otra enfermedad grave) el paciente no tiene mucho interés en ello, sobre todo si le piden más esfuerzo psíquico y físico de lo que puede hacer.
Sin embargo, no hay que olvidar que en el infarto hay necrosis en una zona del músculo del corazón, es decir, un fragmento de miocardio muere. La zona afectada pierde sus características, especialmente su elasticidad y capacidad de contracción, convirtiéndose en una cicatriz fibrosa, irrecuperable o “reparable”. Si la parte lesionada no es muy grande, la función del corazón no se ve afectada y una vez superada la fase aguda el corazón vuelve a su normalidad. La lesión resultante sólo es detectable por ECG. Sin embargo, si la zona afectada es mayor o se localiza en determinadas zonas del corazón, es posible que aparezcan lesiones que posteriormente necesitarán tratamiento. Los más habituales son las arritmias y la insufacción del corazón.
Tratamiento: ¿Qué hacer en estos casos?
En el caso de la angina de pecho hay que vigilar los factores impulsores (alto nivel de colesterol, hipertensión, consumo de tabaco, etc.) y evitar los que inician las membranas (ejercicios intensos, stress, etc.) Por otra parte, los episodios de dolor desaparecen relativamente rápidamente por debajo de la lengüeta con nitroglicerina (colocando una pastilla bajo la lengüeta y removiendo lentamente): la nitroglicerina es una vasodilatadora muy adecuada. También puede ser necesaria la cirugía en algunos casos.
El infarto de miocardio, en su fase aguda, es decir, cuando se produce un infarto, requiere un tratamiento inmediato: analgésicos duros para eliminar el dolor y trasladar al paciente a un hospital para tratar las posibles complicaciones, de forma que quede ingresado en el servicio o unidad donde se realiza correctamente la reanimación cardiaca. Una vez superada la fase aguda, el enfermo puede estar en condiciones de volver a su casa al cabo de unos días para ir retornando paulatinamente a una vida normal. Lo más importante para el infarto son los factores de riesgo (tabaco, medidas de comida inadecuadas, etc.) es prescindir.
¿Y cuándo es necesaria la cirugía? Dos son las principales razones de la intervención quirúrgica tras un infarto de miocardio. La primera se realiza para solucionar la complicación bastante común: se ablandan la zona afectada (aneurisma) y se “inflan”. No es capaz de contraerse, como el resto del corazón, y en su interior se pueden formar pequeños coáculos que luego pueden producir embolias. Por ello, en algunos casos es conveniente extraer este aneurisma. La segunda razón es que por vía operatoria es posible mejorar la circulación sanguínea de las arterias coronarias y facilitar la oxigenación del músculo cardiaco. Esta forma de corte es cada vez más frecuente, en la actualidad con total seguridad y eficacia, utilizando diferentes técnicas quirúrgicas.
¿Y qué decir del tabaco?
En la actualidad se ha demostrado que el tabaco es un factor de riesgo muy importante para la producción de lesiones arteriales en general y de lesiones coronarias en particular. A mayor cantidad de cigarrillos quemados, mayor riesgo de sufrir estos procesos. No sabemos exactamente cuál es la causa de esta relación, pero parece que la nicotina y el dióxido de carbono del tabaco tienen algo que ver. La nicotina provoca espasmos en las arterias mientras el óxido de carbono (II) que se respira junto con el humo disminuye el nivel de oxigenación de la sangre.
Por otro lado, las personas que queman pipas o puros tienen el mismo riesgo de sufrir procesos coronarios que las personas que queman cigarrillos. Hay que tener en cuenta que, poniendo fin a este tema, aunque una persona no fume, si está en un ambiente cargado de humo o junto a otra persona que se está fumando constantemente, existe el riesgo de sufrir angina de pecho.
¿Cómo deben actuar las personas que sufren angina de pecho? * Se recomienda:
* Se excluyen:
|
| Características del dolor | Angina de pecho | Dolor pseudo-anginoso |
Ubicación Distribución geográfica |
Detrás del esternón y en la parte delantera del tórax Un hombro o a ambos, al cuello, a la mordaza y al brazo izquierdo A modo de pisada Ejercicios duros con emociones fuertes, frías y mucho comidosDescanso. Nitroglicerina |
Punto cardíaco Hacia el hombro izquierdo, debajo de la clavícula izquierda y la codora.Tipo de punción o precipitación.Tensiones psíquicas y nervioso |
Buletina
Bidali zure helbide elektronikoa eta jaso asteroko buletina zure sarrera-ontzian











